放射線利用技術データベースのメインページへ
作成: 1998/03/12 小川 和彦
データ番号 :030048
松果体腫瘍の放射線治療
目的 :松果体腫瘍の放射線治療法に関する紹介
放射線の種別 :エックス線
放射線源 :直線加速器
応用分野 :医学、治療、
概要 :
脳幹部の松果体腫瘍及び異所性松果体腫瘍(トルコ鞍上部、基底核等)には、胚芽腫が多く、放射線治療単独で高い治癒率をあげることができ放射線治療が有効な治療法となっている。直線加速器からのX線による放射線治療法において、頭部固定具、シェル、を用いて局所照射法で行った胚芽腫の治療例を示す。放射線治療の副作用としては、治療部位に脱毛が起こるが、治療後2-3ヶ月程度で再び生えてくるので心配する必要はない。
詳細説明 :
松果体腫瘍は若年者に好発し、欧米では脳腫瘍の1%の頻度であるのに対して日本では5-8%と多くなっている。組織型としては、胚芽種が半数を占めるが、奇形腫、胎児癌、絨毛癌、グリオーマ等多種にわたり、また組織が混在する場合もある。通常は松果体部に発生するが、異所性松果体腫瘍としてトルコ鞍上部、基底核などの異所に発生することもあり、また、多発性の場合もある。図1に松果体の位置を示す。

図1 松果体周辺の構造
松果体は頭のほぼ中心部にあり、その下に中脳水道が走っている。松果体腫瘍ではこの中脳水道を圧迫するために水頭症を作りやすい。また、頭の中央にあることから、周りの神経システムの機能を傷害しやすく、頭痛、嘔吐、複視、多尿、下垂体機能不全で発症することが多い。
松果体腫瘍の診断は、頭部CT(Computed Tomography)・MRI(Magnetic Resonance Imaging)により腫瘍の存在部位、数、大きさ等を調べる。脊髄腔へ病気が及んでいる可能性もあるため、脊髄MRIも施行する。血液学的検査では、AFP(α-fetoprotein)、HCG(β-HCG-human chorionic gonadotropin)などの腫瘍マーカーを用いたり、また脊髄のクモ膜下腔にある精髄液を採取してその中の腫瘍細胞を調べる髄液細胞診も必要に応じて施行する。腫瘍と同時に水頭症をきたしている場合もあり、緊急を要するときはVPシャント(脳圧を下げる目的で脳室に細い管を刺入しこの管を腹腔内に入れる手術)と呼ばれる方法で脳圧を下げる。
胚芽腫は放射線高感受性の腫瘍であることから、放射線治療の効果は大きい。しかし、胚芽腫以外の組織型では放射線治療単独での制御は難しく、手術や化学療法が治療の中心となる。組織型の診断としては、腫瘍の一部を切り取って調べる生検や手術により確定診断を行うのが普通であるが、腫瘍の存在部位により生検や手術が難しい場合は、血液学的検査、診断的放射線治療によって組織型を推定する方法もある。AFP、HCGが陰性で、数回の放射線治療によりCTやMRIで著明な腫瘍縮小をみた場合は胚芽腫と考えて治療を継続する。図2に、中脳水道を圧迫している松果体腫瘍の例を示す。
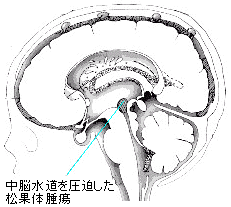
図2 閉塞性水頭症で認められる松果体腫瘍(原論文1より引用)
中脳水道を圧迫したために、脳髄液の流通が妨げられ上部の第3脳室に液が貯留し脳室が拡大している。治療の手順としては、第一にシェルと呼ばれる固定具を使用し治療中に頭が動かないようにする。そしてシミュレーターと呼ばれる治療計画装置で治療範囲を決定してから放射線治療を開始する。図3に、シェルによる頭部固定の例を示す。
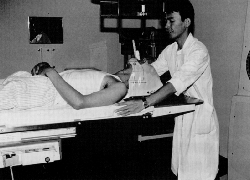
図3 シェルによる頭部の固定例(原論文2より引用)
治療は1日1回で週5回行われる。全脳照射30 Gy(グレイ)程度にして、さらに腫瘍部位に15-20 Gyの局所照射を追加し総線量は45-50 Gyで、合計回数は25-30回程度実施する。
脊髄腔への腫瘍の進展が認められる場合や髄液所見が陽性の場合は全脊髄照射の適応となる。照射線量は一回20-30 Gyの範囲で、合計回数は15-20回程度実施する。必要に応じて脊髄腔の部位に絞って追加照射を行う。胚芽腫の放射線治療成績は良好で、5年、10年生存率は85%以上である。胚芽腫以外の組織型の予後は不良であるが、化学療法(抗ガン剤による治療)が有効であることもある。
化学療法としてはPVB療法(シスプラチン、ビンブラスチン、ブレオマイシンの組み合わせ)が主流であるが、最近ではPE療法(シスプラチン、エトポシドの組み合わせ)も施行されてきている。
放射線治療の副作用としては、治療部位に脱毛が起こるが、治療後2-3ヶ月程度で再び生えてくるので心配する必要はない。頭痛、食欲不振が起こることもあるが、軽度である。全脊髄照射を行う場合は、骨髄抑制による白血球・血小板の減少に留意する必要がある。治療前に認められた多尿、複視、下垂体機能不全は治療後も残ることがある。
コメント :
患者には若年者が多いため、放射線治療による知能への影響が考慮されている。例えば15歳以下の症例では、後に知能障害をきたすことがあるとの報告もあり、総線量を減らす試みを行っている施設もある。最近は、症例によっては化学療法と放射線療法の併用により照射線量を低減できたとの報告もある。
原論文1 Data source 1:
脳内革命 神経内視鏡手術
東 壮太郎
恵寿総合病院 脳神経外科
季刊情報誌 'ほっとたいむ' 20号,pp.1-2,1997
原論文2 Data source 2:
第14章 放射線治療の実際 Ⅱ.放射線治療の計画と実状
井上 武宏
大阪大学医学部附属バイオメディカル教育研究センター
診療放射線技術 下巻(改訂第9版)、監修:立入 弘、稲邑 清也、編集:山下 一也、速水 昭宗、, pp.76-85, 1996 ,南江堂
参考資料1 Reference 1:
脳・神経系領域の腫瘍概説
深井 博志
川崎医科大学脳神経外科学
腫瘍学系統概論 妹尾 亘明 編 pp.171-197,南山堂、1986
キーワード:松果体腫瘍,Pineal tumors, 胚芽腫,Germinoma, 放射線治療,Radiotherapy,直線加速器,linear accerelator,外部照射,exteral irradiation,副作用,side effects
分類コード:030201,030402,030602
放射線利用技術データベースのメインページへ

